Полная блокада сердца
Полная блокада сердца (ПБС) может локализоваться в трех местах [27, 29, 57, 58]. По данным разных исследований, ПБС встречается в АВ-узле в 16—25 % случаев, в пучке Гиса — в 14— 20 % и в ножках пучка — в 56—68 %.
Полная блокада сердца может быть результатом врожденной или приобретенной патологии. Врожденная ПБС не всегда локализуется в АВ-узле, иногда она возникает в пучке Гиса, особенно в средней его части [58, 62, 63]. Гистологические исследования показали, что врожденная ПБС может быть обусловлена недостаточным контактом предсердного миокарда с АВ-узлом или же врожденной изоляцией АВ-узла от желудочковой проводящей ткани [64—66].Наиболее часто причиной ПБС является, по-видимому, двусторонняя блокада ножек пучка Гиса. Блок локализуется дистальнее дефлексии пучка на гисограмме, а ритм ускользания характеризуется расширенным комплексом QRS. За каждым зубцом Р следует Н-потенциал. Частота сердечного ритма может варьировать в диапазоне от 25 до 58 уд/мин и не повышается при назначении атропина [32, 59]. Дополнительные водители ритма легко подавляются желудочковой стимуляцией (механической или электрической) и склонны к длительным периодам асистолии.
Полная блокада сердца может локализоваться в любой части пучка Гиса — проксимальной, средней или дистальной. В случаях блокады на уровне средней или дистальной части пучка могут наблюдаться расщепленные Н-потенциалы, а ритм ускользания характеризуется нормальным или расширенными комплексами QRS, идентичными наблюдаемым при интактном АВ-проведении (рис. 2.9.). Электрограмма пучка Гиса не всегда позволяет дифференцировать блокаду в проксимальной части пучка и АВ-узловую блокаду, поскольку в обоих случаях зубцы Р не сопровождаются дефлексией пучка, а комплексам QRS предшествует Н-потенциал. Ускорение сердечного ритма после введения атропина указывает на АВ-узловую блокаду, а отсутствие учащения ритма предполагает наличие блокады на уровне пучка Гиса [32, 67]. Однако последнее необязательно указывает на блокаду в самой верхней части пучка, поскольку водители ритма, находящиеся в пучке Гиса, могут ускользать несмотря на локализацию блокады в АВ-узле. Частота сердцебиения обычно варьирует в диапазоне от 30 до 50 уд/мин; изредка она может превышать 70 уд/мин, особенно при блокаде, вызванной хирургическим путем [28, 29, 58]. Незначительные колебания частоты сердечных сокращений могут отмечаться в течение суток или в разные дни (рис. 2.10) [68]. После введения атропина или при физической нагрузке частота сердечного ритма остается без изменений или несколько повышается, достигая максимум 56 уд/мин [56, 59—63, 67—69]. При каротидной стимуляции или применении бета-блокаторов сердечный ритм может замедляться на 1 или 2 уд/мин [28, 56]. Большинство таких больных имеют симптомы синкопэ или головокружения, но встречаются и бессимптомные больные [69]. У пожилых женщин более выражена тенденция к развитию повреждений пучка Гиса вследствие кальцификации этой области, возникающей у женщин в 3 раза чаще, чем у мужчин [70, 71].

Рис. 2.9. Полная блокада сердца, возникающая в пределах пучка Гиса. ЭГ пучка Гиса показывают «расцепление» Н-потенциалов.
А — каждая А-волна блокируется дистальнее дефлексии пучка Гиса (проксимальнее пучка). Б—каждому комплексу QRS предшествует Н'-потенциал с интервалом H'V 40 мс. Комплекс QRS расширен и имеет форму, характерную для блокады правой ножки пучка Гиса с отклонением оси вправо. СИ — стимулированный импульс.
Рис. 2.10. Небольшие ежедневные колебания частоты сердечного ритма или длительности периода импульсации вторичного пейсмекера, локализованного в пучке Гиса, у больного с внутрипучковой блокадой (тот же случай, что и на рис. 2.9). .
У больных с АВ-узловой ПБС зубцы Р не сопровождаются дефлексией пучка на гисограмме, но Н-потенциал может предшествовать комплексам QRS ритма ускользания (с интервалом Н—V^35 мс), если вторичный пейсмекер находится в пучке Гиса. Комплексы QRS чаще всего нормальные, но могут быть и расширенными у 20—50 % больных [29, 32, 59]. Частота сердечного ритма обычно варьирует в диапазоне от 37 до 57 уд/мин; у большинства больных после назначения атропина или при физической нагрузке отмечается значительное ускорение сердечного ритма [27, 67, 68, 72].
С клинической точки зрения очевидно, что появление симптомов синкопэ или головокружения не может быть надежно предсказано на основании анализа электрокардиографических признаков. Приступы Адамса—Стокса, как полагают, наиболее часто возникают у больных с ритмом ускользания, характеризующимся расширением комплекса QRS (предположительно в результате полной блокады обеих ножек пучка Гиса), и реже — у больных с ритмом ускользания, обнаруживающим нормальные комплексы QRS и блокаду на уровне АВ-узла. После внедрения электрографии пучка Гиса в клиническую практику высказывались предположения, что наличие или отсутствие симптомов может коррелировать с локализацией блока в СГП (в пучке Гиса или его ножках) или в АВ-узле соответственно [32, 59, 73].
Однако, как показали последующие исследования, больные с врожденной или приобретенной ПБС, локализующейся в АВ-узле (или проксимально по отношению к дефлексии пучка Гиса), не представляет собой гомогенной группы, поскольку в некоторых случаях из-за нестабильности вторичного водителя ритма требуется применение искусственного пейсмекера (рис. 2.11 и 2.12) [69]. Недавно полученные нами данные показывают, что критерии, базирующиеся на определении уровня блока (1), частоты сердечного ритма в покое (2) и оценке хронотропных реакций на атропин (3), недостаточны для диагностики и выбора терапии [69]. Несмотря на значительное ускорение сердечного ритма после назначения атропина О 72 уд/мин), некоторые больные с вторичным водителем ритма, расположенным проксимальнее дефлексии пучка Гиса, имели характерную симптоматику. Кроме того, важным показателем клинической картины заболевания является ответ на частую стимуляцию (overdrive supression). Высказывалось предположение, что больные с вторичными водителями ритма в АВ-соединении могут быть разделены на группу высокого риска синкопальных состояний и группу с меньшим риском их возникновения на основании электрофизиологических исследований, включающих оценку реакции на overdrive supression и определение времени восстановления АВ-соединения (ВВАВС) на фоне парасимпатической блокады и бета-блокады и в отсутствие таковых.

Рис. 2.11. Выраженное увеличение времени восстановления вторичного пейсмекера у больного с полной блокадой сердца на уровне АВ-узла.
А — контрольные ЭКГ, показывающие, что А-волны не сопровождаются Н-потенциалом. Каждому комплексу QRS предшествует Н-потенциал с интервалом Н—V 40 мс. Б — начало желудочковой стимуляции (ЖС) с периодом 600 мс. В—Д — прекращение ЖС через 2 мин сопровождается продолжительной асистолией (6330 мс), что указывает на значительное увеличение времени восстановления предсердно-желудочкового водителя ритма. ЖС периодически возобновлялась во избежание приступов Адамса—Стокса; спонтанная активность вторичного пейсмекера восстанавливается через 27 с (фрагмент Д. последнее сокращение). Запись на фрагментах В—Д непрерывная. Вертикальные линии представляют 1-секундные интервалы. СИ — стимулированный импульс [69}.
ВВАВС определяется при желудочковой стимуляции с различной частотой (70—150 уд/мин) и составляет интервал между последним комплексом QRS, вызванным стимуляцией, и первым комплексом QRS ритма ускользания. Корригированное ВВАВС (КВВАВС) рассчитывается путем вычитания длительности основного контрольного цикла вторичного водителя ритма из величины ВВАВС. У больных с симптоматикой, вторичным водителем ритма в АВ-соединении и неясной этиологией синкопэ или головокружений диагноз подтверждается или становится менее вероятным при определении КВВАВС больше или меньше 200 мс (на фоне атропина или без него соответственно) [69]. При выяснении необходимости пейсмекерного лечения измерение периода восстановления водителя ритма ускользания во время ПБС имеет большую ценность, чем простое определение уровня блока. В противоположность ранее существовавшим клиническим подходам наше недавнее исследование показало, что бессимптомный больной с внутрипучковой блокадой и ритмом ускользания, исходящим из пучка Гиса, не обязательно является кандидатом для профилактической имплантации стимулятора (рис. 2.13) [59, 69, 73]. Следует отметить, однако, что большинство больных с АВ-блокадой на уровне пучка Гиса характеризуются нестабильным пучковым ритмом ускользания и наличием симптоматики и поэтому нуждаются в имплантации искусственного пейсмекера (рис. 2.14).
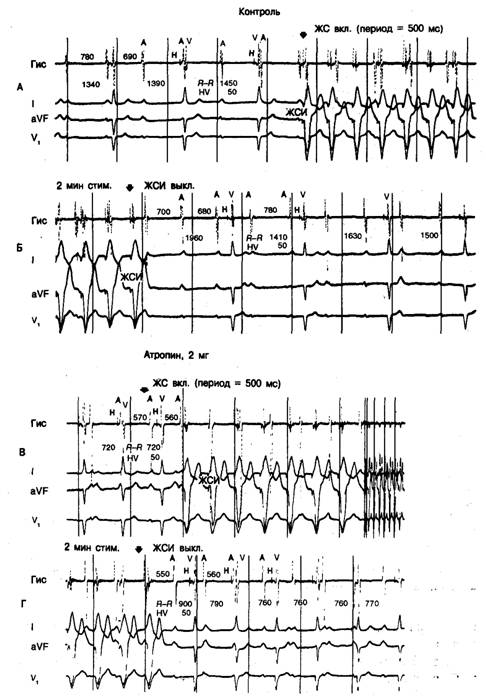
Рис. 2.12. Нормализация времени восстановления водителя ритма АВ-соединения вследствие введения атропина у больного с полной блокадой сердца на уровне АВ-узла.
А и Б — контрольные записи, показывающие начало (А) и окончание (Б) желудочковой стимуляции (ЖС); время восстановления АВ-соединения — 1960 мс. В и Г — после назначения атропина частота сердечного ритма возрастает, интервал R—R сокращается с 1450 до 720 мс (сравните А и В). Кроме того, время восстановления АВ-соединения существенно уменьшается (с 1960 до 900 мс; сравните Б и Д). ЖСИ—желудочковый стимулированный импульс [69].

Рис. 2.13. Нормальное время восстановления водителя ритма АВ-соединения у больного с внутрипучковой блокадой и вторичным пейсмекером (тот же случай, что на рис. 2.9); постоянный стимулятор имплантировался. А — контроль; период желудочковых сокращений (ПЖС) — 820 мс. Б — время восстановления предсердно-желудочкового водителя ритма в контроле после стимуляции желудочков с периодом 510 мс составляет лишь 1020 мс. В — после назначения атропина ПЖС остается неизменным (820 мс). Г и Д — после введения атропина время восстановления АВ-соединения вновь нормализуется при обоих периодах стимуляции (500 и 400 мс).

Рис. 2.14. Выраженное увеличение времени восстановления предсердно-желудочкового водителя ритма у больного с полной блокадой сердца на уровне пучка Гиса.
Частота сердечного ритма и время восстановления вторичного пейсмекера остаются неизмененными после назначения атропина. Время восстановления АВ-соединения прямо зависит от частоты желудочковой стимуляции (ЖС) и превышает 7,9 с после ЖС с частотой 120 уд/мин (фрагмент Г).
Еще по теме Полная блокада сердца:
- Врожденная блокада сердца
- Раздел 3. АФФЕКТИВНЫЕ РАССТРОЙСТВА У ПАЦИЕНТОВ С БЛОКАДАМИ СЕРДЦА
- Блокада правой ножки в сочетании с блокадой задней ветви левой ножки
- Продвинутая атриовентрикулярная блокада второй степени и блокада третьей степени типа А1
- Продвинутая атриовентрикулярная блокада второй степени и блокада третьей степени типа Б
- Блокада правой ножки в сочетании с блокадой передней ветви левой ножки
- Спонтанная атриовентрикулярная блокада Атриовентрикулярная блокада первой степени
- 5. Полная функция управления и устойчивость объекта управления в смысле предсказуемости его поведения
- Хронология атриовентрикулярной блокады
- Атриовентрикулярная блокада первой степени
- Диагностика блокады предсердно-желудочкового проведения
- Ложная атриовентрикулярная блокада
- Степень атриовентрикулярной блокады
- Классификация атриовентрикулярной блокады
- Блокада передней ветви левой ножки
- Блокада задней ветви левой ножки
- Блокада левой ножки пучка Гиса
- 10.3. Разрывы сердца
- Континентальная блокада.